2023.12.24

[奥多摩湖 2023年11月]
インフォームド・コンセントという言葉が市民権を得てどれくらい経っているでしょうか。あれこれ調べてみると,この用語が初めて使われたのは,アメリカのカリフォルニア控訴裁判所における1957年のサルゴ判決だということです。つまりインフォームド・コンセントは,裁判基準の法理として生まれたのでした。その後1960年代の医療過誤裁判で新しい法理が加えられ,さらに「ニュールンベルグ倫理綱領」で採択されている倫理的基準に基づく法理が取り入れられ,1970年代の初めころに確立した概念とされています(星野一正)。
日本では,1997年に医療法が改正され,次のような条文が追加されました。
「医師,歯科医師,薬剤師,看護婦(後に「看護師」に修正)その他の医療の担い手は,医療を提供するに当たり,適切な説明を行い,医療を受ける者の理解を得るよう努めなければならない。」
この条文には「インフォームド・コンセント(略してIC)」という文言は使われていません。ICの邦訳語としては「説明と同意」というシンプルなものから,「医師と患者との十分な情報を得た(伝えられた)上での合意」という解説的なものまでいろいろあります。実際のところ,現在でもカタカナ言葉で使われることが多いのは,インフォームド・コンセントという言葉(概念)が含むものが一言では言い表せない複雑な「プロセス(過程)」だからです。
筆者は,かつてある大学の講義で,ICについて次のように解説・定義しました。
インフォームド・コンセント(IC)とは,患者の自己決定権の尊重を前提として,患者が最善の医療を得られることを目的とし,患者と医療者とが共に主体性をもって参画する共同意思決定プロセスである。このプロセスにおいて,医療者には,初回診療を含む診療の節目ごとに,適切に評価された患者の理解力に応じた病状説明を繰り返し行い,丁寧な質疑応答を通じて,患者自身が診療方針と診療方法を選択し決めることができるようなあらゆる支援を惜しまないという義務があり,患者にはそれを参照して自らの診療方針を決定していく権利と責任がある。このようなICは,あらゆる患者,あらゆる疾病を対象に行なわれるべきものである。
これを初めて医学生に示したのは2003年でした。ICを「共同意思決定(Shared Decision Making)」として再定義することが多い昨今の動向を先取りした内容だったかもしれないと,先見性をいくらか自賛したいところです。とりわけ重要なことは「質疑応答」という点です。医療者の側では,専門用語をなるべく使わず,事の次第をかみくだいて説明し,現在の医療水準では明確に説明できない部分についても,包み隠さずに伝えることが求められます。また,詳細な説明を行い,文書化したものを手渡しても,患者さんがいっぺんに理解して判断を下すことができるわけではありません。ときには家族を含めた説明の翌日,あるいは治療を開始する前にもう一度,患者さんやご家族の理解の程度を確かめるといった繰り返しのコミュニケーションが大切になります(下図)。
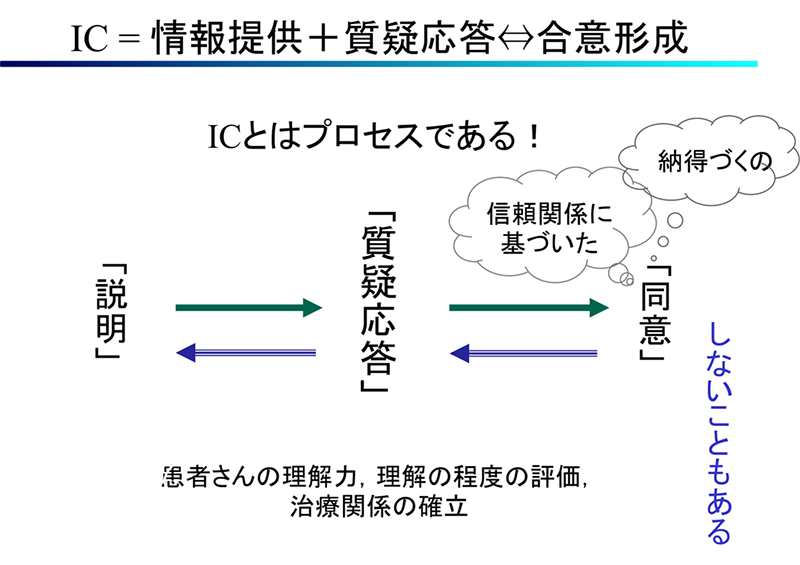
上掲の定義によると,ICとは,「よい患者-医療者関係を構築するプロセス」とほとんど同じ意味を持つ作業となります。
しかしICを確実に行うのは難しいこともあります。まだ十分に解明されていない疾患について説明する困難性,医療者側のコミュニケーション能力,説明に費やすことができる時間の制約のみならず,患者さんの側の知識や理解力のばらつきや,重篤な病であることを知らされたショックによる心理的混乱などを考え合わせると,1度や2度の説明でICが完成されたとはなかなか言えないこともあるからです。また,医療は進歩しているとはいえ,診断・治療ともに常に限界というものがあり,残念ながら,成果を事前に100%保証できる治療はありえないという事情もあります。
医療者が患者さんの理解の程度を確かめながら,一つ一つ説明を積み重ねていくのは当然のことです。その一方,患者さんの側もできるだけ率直に自身の不安や希望を言葉にする努力が大切です。忙しく立ち働く医師や看護師に声をかけるのがためらわれることもあるでしょうが,わからないこと,疑問に思うことを遠慮なく言葉にすることは,よりよい医療のためには欠くことができないということも知っておきたいものです。